Comprendre la péridurale : définition, mécanisme et champs d’application
La péridurale est une technique d’anesthésie loco-régionale destinée à réduire la douleur en déposant un médicament dans l’espace épidural, le plus souvent au niveau lombaire. Concrètement, l’objectif est de freiner la transmission des messages douloureux venant de la partie basse du corps vers le cerveau, sans « endormir » toute la personne. Cette approche est devenue un repère de l’accouchement moderne, car elle permet d’adapter finement le confort tout au long du travail.
Pour donner une image simple, l’espace épidural se situe près des structures nerveuses qui relaient les signaux des contractions et de la descente du bébé. En modulant ces signaux, la péridurale diminue la douleur tout en conservant une certaine sensation utile, notamment pour participer activement au moment de pousser. L’idée clé : soulager sans déconnecter la mère de ce qu’elle vit.
Péridurale vs anesthésie : quelles différences pour la gestion de la douleur ?
On emploie souvent des mots proches pour des réalités différentes, et cela crée des inquiétudes inutiles. Dans l’accouchement, la péridurale est le plus souvent une analgésie : la douleur baisse fortement, mais on peut garder une sensation de pression, de contact, et parfois une mobilité partielle. À l’inverse, une anesthésie plus « complète » vise l’absence quasi totale de sensation, ce qui est utile par exemple pour une césarienne planifiée ou urgente.
Une sage-femme raconte souvent le même scénario : Léa, primipare, redoute « de ne plus rien sentir ». Or, après la pose, elle décrit plutôt une transformation du vécu : les contractions deviennent « supportables », comme un étau qui se desserre. C’est précisément ce réglage fin, variable selon les doses et les protocoles, qui distingue l’approche de l’anesthésie générale où l’on dort et où l’on ne garde aucun repère du moment.
Comprendre cette nuance aide à prendre une décision sereine, surtout quand on veut concilier confort et participation active à l’accouchement.
Utilisation principale de la péridurale durant le travail et au-delà
La péridurale est associée avant tout à l’accouchement, car elle cible le bas du corps et s’adapte à l’évolution du travail. Elle accompagne les phases longues, les douleurs intenses, ou encore une fatigue importante : quand l’énergie est préservée, la patiente peut mieux respirer, mieux se relâcher, et parfois mieux progresser. Cette logique de « réserver des forces » est aussi psychologique : moins d’angoisse, plus de maîtrise.
En dehors de la naissance, des injections épidurales existent pour certaines douleurs chroniques, notamment quand une inflammation autour d’une racine nerveuse provoque une douleur lombaire ou une irradiation dans la jambe. Dans ce cadre, on peut utiliser des stéroïdes pour réduire l’inflammation, avec un objectif différent : diminuer la douleur et améliorer la fonction, pas accompagner un accouchement. Ce continuum d’usages montre que l’espace épidural n’est pas un « lieu mystérieux », mais un site médical bien connu, exploré depuis des décennies.
Cette diversité d’indications prépare naturellement à la question suivante : comment s’assure-t-on que la technique est adaptée à votre situation, à votre dos et à votre histoire de santé ?
Préparation à la péridurale : consultation médicale et examens indispensables
La préparation ne se limite pas à cocher une case « oui/non ». Elle sert à sécuriser la prise en charge, à anticiper les situations imprévues, et à alléger la charge mentale le jour J. En France, la consultation d’anesthésie en fin de grossesse fait partie du parcours, justement parce que l’accouchement peut imposer des décisions rapides.
Pourquoi la consultation anesthésique est cruciale en fin de grossesse
La consultation d’anesthésie se réalise souvent autour du 7e mois, même si vous n’êtes pas certaine de vouloir une péridurale. Beaucoup de patientes changent d’avis pendant le travail : la douleur, la durée, la fatigue ou un bébé mal positionné peuvent modifier la donne. Avoir un dossier prêt évite de transformer une demande de soulagement en course contre la montre.
Ce rendez-vous est aussi un espace de parole. Camille, déjà maman, arrive en disant : « Je veux éviter la péridurale parce que j’ai peur du dos ». En discutant de ses antécédents (une lombalgie ancienne, une appréhension liée à une mauvaise expérience de piqûre), l’anesthésiste clarifie les étapes et les risques, et propose une stratégie progressive. Résultat : elle repart avec un plan, plutôt qu’avec une peur floue.
Cette préparation rend la technique plus prévisible et redonne du contrôle, ce qui est souvent le meilleur antidote à l’anxiété.
Examens préalables et contrôle des contre-indications principales
Lors de la consultation, l’équipe vérifie les antécédents médicaux, les allergies, les traitements en cours (notamment les anticoagulants), et les événements neurologiques passés. Une attention particulière est portée aux troubles de la coagulation, car ils augmentent certains risques (comme un hématome) dans un espace anatomique sensible. On vérifie aussi la présence d’une infection active ou d’une fièvre, car cela peut contre-indiquer temporairement la procédure.
Le dos est également évalué : scoliose marquée, chirurgie rachidienne, malformation vertébrale, ou douleur importante au point lombaire. Rien de tout cela n’interdit systématiquement la péridurale, mais cela peut nécessiter une adaptation (repérage plus minutieux, positionnement particulier, ou discussion sur les alternatives). Le but n’est pas de « trouver un problème », mais d’éviter les mauvaises surprises.
Enfin, certains examens biologiques peuvent être demandés selon le contexte, pour confirmer la sécurité de la procédure. Un dossier clair, c’est un accouchement plus fluide quand chaque minute compte.
Questions fréquentes à poser pour lever toutes les inquiétudes
Beaucoup de doutes sont simples à résoudre… à condition d’oser les formuler. Une question peut éviter des heures de stress. Par exemple : « Est-ce que je vais encore sentir mon bébé descendre ? » ou « Et si je dois avoir une césarienne ? ». On peut aussi demander comment l’équipe gère les effets secondaires habituels, et à quel moment on ajuste les doses.
Quel est le plan si la douleur persiste d’un seul côté (ajustement de position, dose, vérification technique) ?
Quels signes doivent m’alerter après l’accouchement (maux de tête intenses, fièvre, faiblesse inhabituelle) ?
Comment se déroule la surveillance du bébé pendant l’accouchement sous péridurale ?
Poser ces questions, c’est transformer une technique impressionnante en étapes compréhensibles. Cette clarté rend le moment de la pose beaucoup moins intimidant.
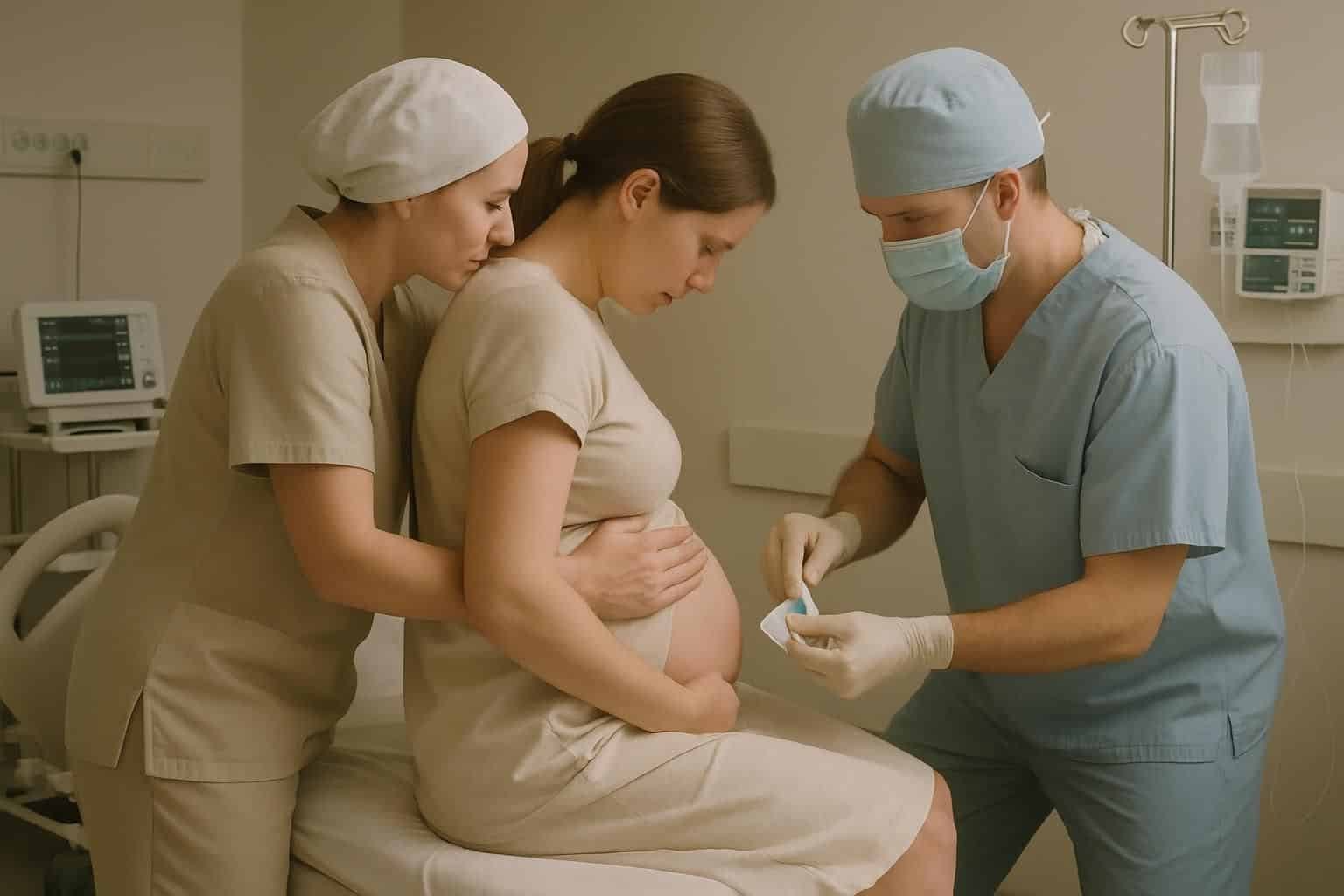
Déroulement de la pose de la péridurale : étapes, timing et sensations attendues
Le jour de l’accouchement, tout va plus vite qu’on l’imagine, et pourtant la pose suit un protocole très structuré. Savoir à l’avance « qui fait quoi » et « ce qu’on peut ressentir » permet de se détendre, donc de faciliter le geste. Et un dos relâché aide souvent plus qu’on ne le croit.
Quand et comment se fait la pose de la péridurale pendant le travail
La péridurale est en général proposée quand le travail est bien engagé, souvent autour de 4 cm de dilatation. Elle peut parfois être réalisée dès 2 cm si la douleur est très forte ou si la situation l’exige. En revanche, elle n’est habituellement pas posée si le col est déjà à 7 cm, car le temps d’installation et le délai d’action risquent de ne pas correspondre à la rapidité de l’évolution.
La patiente est installée assise ou allongée sur le côté, avec le dos arrondi « comme un chat ». Cette posture ouvre les espaces entre les vertèbres et facilite le repérage. Le dos est soigneusement désinfecté, puis une anesthésie locale est réalisée avant d’introduire l’aiguille entre deux contractions, pour éviter les mouvements liés à la douleur.
Le geste se termine par la mise en place d’un cathéter, un petit tuyau souple qui reste en place afin d’administrer le produit au besoin. Cette étape est un pivot : elle transforme une injection ponctuelle en solution adaptable, au rythme du travail.
Gérer la douleur liée à la pose : ce qu’on ressent réellement
La peur de l’aiguille est fréquente, parfois plus que la peur de l’accouchement lui-même. En pratique, la majorité des femmes décrivent un pincement lors de l’anesthésie locale, puis une pression au niveau du dos, plus qu’une douleur franche. Le plus délicat est souvent de rester immobile quelques secondes, surtout quand une contraction arrive.
Les équipes aident beaucoup : la sage-femme guide la respiration, l’anesthésiste annonce chaque étape, et on attend un intervalle entre les contractions. Cette coopération change tout. Une patiente disait : « Le moment le plus dur, c’était d’imaginer la scène ; le geste, lui, a été plus simple que prévu. » Cette différence entre anticipation et vécu est un insight important : se préparer mentalement réduit l’intensité de la sensation désagréable.
Quand on sait à quoi s’attendre, le corps se crispe moins, et la pose devient souvent plus rapide et plus confortable.
Délai d’action et premiers effets de l’analgésie péridurale
Après la pose, l’effet commence souvent en une dizaine de minutes. L’efficacité maximale est plutôt attendue vers 20 à 30 minutes, selon les produits et la répartition dans l’espace épidural. Le but n’est pas toujours de supprimer toute sensation, mais de rendre la douleur acceptable, en gardant des repères utiles pour la suite de l’accouchement.
Le premier changement décrit est souvent thermique : une chaleur qui descend dans les jambes, puis une impression de lourdeur. Certaines femmes ressentent aussi des fourmillements transitoires. Ces sensations, lorsqu’elles restent modérées, sont généralement attendues et surveillées.
Atténuation progressive des contractions et ressenti maternel
La contraction ne disparaît pas toujours : elle se transforme. Beaucoup la décrivent comme une pression sourde, un « serrage » sans la brûlure ou le pic douloureux. Cette évolution peut apporter un soulagement émotionnel immédiat : on respire mieux, on parle à nouveau, on peut se concentrer sur les consignes, voire dormir quelques minutes.
Dans le fil conducteur de Léa, c’est ici que tout change : elle cesse de compter les minutes entre les vagues de douleur et recommence à se projeter, à écouter son corps et à dialoguer avec l’équipe. Cette bascule psychologique est souvent aussi importante que l’effet physique, car elle transforme l’accouchement en expérience vécue plutôt qu’endurée.
Une fois l’effet installé, la question suivante devient logique : quels bénéfices concrets et quelles options existent pour personnaliser la gestion de la douleur ?
Avantages et gestion de la douleur avec la péridurale pendant l’accouchement
La force de la péridurale n’est pas seulement de « faire moins mal ». Elle permet souvent de reprendre de la maîtrise, de réduire la peur, et d’améliorer la coopération avec l’équipe. Quand le corps n’est plus en alerte maximale, le dos se relâche, la respiration devient plus efficace, et l’accouchement peut gagner en régularité.
Bénéfices majeurs : soulagement efficace et impact psychologique positif
Le bénéfice principal est une baisse importante de la douleur des contractions. Cet apaisement diminue l’épuisement et limite le cercle « douleur → stress → tension musculaire → douleur ». Pour certaines femmes, notamment après une nuit blanche ou un travail long, ce répit change la trajectoire : elles redeviennent actrices, récupèrent, et abordent la phase d’expulsion avec plus de ressources.
Il existe aussi un bénéfice de sécurité : si une césarienne devient nécessaire en urgence, la présence d’une péridurale déjà en place permet souvent de renforcer l’anesthésie via le dispositif existant, évitant de recourir à une anesthésie générale. Cette perspective rassure beaucoup, même si on espère ne jamais en avoir besoin.
Une phrase revient souvent après coup : « J’ai pu vivre mon accouchement, pas seulement le subir. » Cet effet sur la mémoire de l’événement compte, car il influence la récupération et le vécu postnatal.
Typologies de péridurales et options pour une gestion personnalisée
La péridurale la plus courante repose sur un cathéter permettant un apport continu ou répété de médicament. Certaines maternités utilisent une pompe contrôlée par la patiente : la mère peut administrer, dans des limites de sécurité, des bolus supplémentaires lors de pics douloureux. Ce réglage aide à coller au rythme réel du travail, qui n’est jamais parfaitement linéaire.
On peut aussi proposer une technique combinée rachianesthésie-péridurale, parfois appelée « péridurale de marche », car elle peut préserver davantage la mobilité. Toutefois, « marcher » réellement n’est pas systématique : selon les doses, la configuration des lieux et la politique de sécurité, la mobilité peut rester limitée. L’essentiel est ailleurs : ajuster la dose pour préserver une sensation de pression utile, tout en gardant le confort.
Technique | Objectif principal | Délai d’action | Particularité vécue |
|---|---|---|---|
Péridurale classique | Soulagement progressif et modulable | 10 min (début), 20–30 min (plein effet) | Sensation de pression souvent conservée selon réglage |
Combinée (rachianesthésie-péridurale) | Action plus rapide au démarrage | Très rapide au début, puis relais | Peut préserver davantage de mobilité, variable selon le contexte |
Ce choix se discute au cas par cas : vécu de la douleur, antécédents, rythme de l’accouchement, et souhait de participer activement.
Sécurité du bébé et préservation de la mobilité maternelle
Une inquiétude fréquente concerne le bébé : la péridurale n’entraîne pas de désagrément direct pour lui. L’équipe surveille le rythme cardiaque fœtal, notamment parce que certains changements maternels (comme une baisse de tension) peuvent influencer transitoirement l’environnement du bébé. Cette surveillance rapprochée fait partie de la sécurité globale de l’accouchement.
Du côté maternel, l’objectif moderne est d’éviter l’engourdissement total. Beaucoup de protocoles privilégient des concentrations plus faibles, pour conserver une sensation de poussée et une mobilité partielle dans le lit. Sentir quand pousser et comment orienter l’effort peut faciliter l’expulsion, surtout si la maman est bien guidée.
Cette recherche d’équilibre ouvre naturellement la discussion sur les risques : quels sont ceux qui imposent de renoncer, et lesquels restent rares mais doivent être connus ?
Risques, complications, effets secondaires et contre-indications de la péridurale
Parler des risques ne sert pas à effrayer, mais à informer correctement. La péridurale est une technique courante et très encadrée, avec une surveillance continue pendant l’accouchement. Comme toute procédure médicale, elle a des contre-indications et peut entraîner des incidents, le plus souvent bénins et pris en charge rapidement.
Contre-indications impératives à connaître avant la pose
Les contre-indications sont principalement liées à la sécurité neurologique et hémorragique. Des troubles majeurs de coagulation ou la prise de certains anticoagulants peuvent rendre la procédure dangereuse. Une infection en cours, une fièvre importante ou une atteinte cutanée au niveau du dos peuvent aussi repousser la pose, car on évite d’introduire un geste invasif dans un contexte infectieux.
Les allergies à certains anesthésiants sont discutées en consultation. Certaines maladies neurologiques, ou des déformations vertébrales importantes, peuvent également contre-indiquer ou compliquer l’accès. Dans ces situations, l’équipe propose d’autres stratégies de confort, car l’objectif reste le même : un accouchement sécurisé.
La règle d’or est simple : mieux vaut identifier tôt les situations à risque que d’improviser pendant le travail.
Complications rares mais possibles : symptômes et prise en charge
Parmi les complications rares, on cite l’infection profonde, l’hématome épidural, et la lésion nerveuse transitoire. Cette dernière se manifeste plutôt par des fourmillements, une baisse temporaire de la sensibilité ou une faiblesse d’un membre inférieur. L’équipe évalue rapidement ces signes et, dans la majorité des cas, ils régressent avec le temps et la surveillance.
Une baisse de tension artérielle peut survenir juste après la pose, car le bloc nerveux modifie le tonus vasculaire. C’est une raison majeure de la surveillance : perfusion, position, médicaments si besoin, et contrôle du rythme du bébé. Ce scénario est connu, anticipé, et géré de manière standardisée.
Une situation très particulière est la ponction durale accidentelle, pouvant provoquer des maux de tête sévères après l’accouchement, majorés en position debout. Le traitement, quand nécessaire, est efficace : le « blood patch » (injection de sang autologue) colmate la fuite et améliore rapidement la sensation de vertige et la douleur. Connaître ce tableau permet de consulter sans attendre.
Ces événements restent peu fréquents, mais les identifier donne une vraie sérénité : on sait quoi surveiller, et quoi faire.
Effets secondaires fréquents et conseils pour mieux les supporter
Les effets secondaires les plus courants sont bénins : fourmillements, chaleur dans les jambes, lourdeur, ou petite douleur au point de ponction. Une ecchymose sur le dos peut apparaître, comme après une prise de sang. Ces effets secondaires se gèrent surtout par le temps, une bonne installation, et des ajustements de dose si l’engourdissement gêne.
La question du mal de dos après l’accouchement est presque systématique. Il est important d’être claire : la péridurale ne cause pas directement des douleurs chroniques dorsales. Les douleurs de dos du post-partum sont très souvent liées aux changements de posture pendant la grossesse, au portage du bébé, à la laxité ligamentaire, ou à des fragilités déjà présentes. En revanche, une sensibilité locale au point d’injection peut exister quelques jours.
Autre sujet concret : si le travail ralentit, ce n’est pas toujours la péridurale en elle-même, mais la physiologie et la fatigue. Il arrive qu’une stimulation par ocytocine soit proposée pour soutenir l’efficacité des contractions, afin de garder une progression satisfaisante de l’accouchement. Retenir l’essentiel : on ajuste, on accompagne, et on réévalue.
Ce qui peut arriver | Ce que vous pouvez ressentir | Réponse de l’équipe |
|---|---|---|
Effets secondaires attendus | Chaleur, fourmillements, lourdeur, petite douleur au dos | Ajustement de dose, changement de position, surveillance |
Baisse de tension | Malaise, nausée, faiblesse | Perfusion, traitement, contrôle du bébé |
Ponction durale rare | Maux de tête intenses après l’accouchement | Évaluation, traitement, blood patch si indiqué |
Cette approche pragmatique aide à ne pas confondre ce qui est fréquent, ce qui est rare, et ce qui est urgent.
FAQ spécifique : tatouages, mobilité, surveillance du bébé et plus
Le tatouage lombaire inquiète souvent à tort. Il n’y a pas de contre-indication : l’aiguille peut être placée en dehors du motif, et parfois à travers, sans risque spécifique. L’important est la stérilité et le repérage anatomique, pas l’encre.
Sur la mobilité, la péridurale n’est pas une anesthésie générale : vous restez consciente, vous échangez, vous pouvez ressentir une pression et participer. Selon la dose, les jambes peuvent être lourdes, mais l’objectif est de préserver une sensation utile pour pousser. Pendant tout l’accouchement, la surveillance du bébé est renforcée, ce qui est rassurant quand on se concentre sur soi.
Enfin, après l’arrêt du produit, l’effet s’estompe en quelques heures. Il est recommandé d’éviter conduite, machines et alcool dans les 24 heures, le temps que la stabilité revienne complètement. Et si vous avez fièvre, maux de tête persistants, perte de contrôle des sphincters, ou faiblesse marquée d’une jambe, il faut contacter rapidement un professionnel : ces signes ne sont pas la norme et méritent une évaluation.
À ce stade, les grandes questions sont souvent réglées ; il reste néanmoins des interrogations pratiques, qui reviennent d’une maternité à l’autre.
Est-ce que la péridurale peut échouer ou ne marcher que d’un côté ?
Oui, cela peut arriver : une diffusion inégale du produit peut laisser une zone plus sensible. L’équipe commence souvent par vous repositionner, puis ajuste la dose ou vérifie la mise en place. L’objectif est de retrouver une sensation équilibrée et un confort suffisant pour l’accouchement.
Peut-on encore pousser efficacement avec une péridurale ?
Dans la majorité des cas, oui. Les protocoles actuels visent à conserver une sensation de pression et l’envie de pousser, tout en réduisant la douleur. La sage-femme guide la respiration et l’effort, et la dose peut être modulée si l’engourdissement gêne la poussée.
La péridurale provoque-t-elle des douleurs chroniques de dos ?
Non, elle n’est pas considérée comme une cause directe de douleurs chroniques de dos. On peut ressentir une gêne locale au point d’injection quelques jours, mais les douleurs de dos persistantes sont le plus souvent liées à la grossesse, aux postures, au portage, ou à une fragilité préexistante.
Quels sont les signes qui doivent faire consulter après l’accouchement ?
Des maux de tête sévères qui augmentent debout, de la fièvre, une faiblesse importante d’une jambe, des engourdissements marqués, ou une perte de contrôle urinaire/fécale doivent conduire à contacter rapidement la maternité ou un service médical. Ces situations sont rares, mais une prise en charge précoce réduit les risques.
