Comprendre la réserve ovarienne et le rôle des follicules dans la fertilité
Quand on parle de réserve ovarienne, on parle d’un capital. Un peu comme une “bibliothèque” d’ovocytes déjà présents dans les ovaires. Ce capital diminue avec le temps, et c’est normal.
Beaucoup de femmes me disent : “J’ai peur de ne pas avoir assez de follicules.” Cette inquiétude est fréquente. Et comprendre ce qui se passe dans le corps aide déjà à respirer un peu mieux.
Définition du follicule ovarien : sac contenant l’ovocyte et son importance pour concevoir
Un follicule ovarien, c’est un petit sac rempli de liquide qui contient un ovocyte (la future “cellule-œuf” si fécondation il y a). Il protège l’ovocyte, le nourrit, et l’accompagne dans sa maturation.
Sans follicule, pas d’ovocyte prêt à être libéré. Et sans ovocyte libéré au bon moment, pas d’ovulation, donc pas de rencontre possible avec les spermatozoïdes. On comprend alors pourquoi la réserve ovarienne est si liée à la fertilité.
Dans la vie réelle, j’ai suivi une patiente, “Nadia”, 34 ans. Son cycle menstruel était régulier, mais elle n’arrivait pas à lancer une grossesse. Son échographie a montré peu de follicules antraux, pourtant elle a ovulé certains mois, et l’histoire a avancé. Ce détail compte : la quantité aide, mais un follicule qui va au bout peut suffire.
Retenir ceci apaise souvent : un follicule fonctionnel, c’est déjà une chance concrète.
Évolution naturelle du nombre de follicules de la vie fœtale à la ménopause
La réserve ovarienne se construit avant même la naissance. Pendant la vie fœtale, le nombre d’ovocytes est au plus haut. Puis, naturellement, une partie disparaît au fil des mois et des années.
À la puberté, il reste une fraction de ce stock. Ensuite, à chaque cycle menstruel, plusieurs follicules se “réveillent”, mais la plupart n’iront pas jusqu’à l’ovulation. Ils s’arrêtent en chemin, un phénomène normal (on appelle cela l’atrésie).
Vers la ménopause, la réserve ovarienne devient très faible, et l’ovulation se fait rare puis s’arrête. Ce n’est pas un échec du corps : c’est un déroulé biologique, comme les saisons.
Le point clé à garder en tête : la baisse est prévue par la nature, et elle commence tôt, bien avant qu’on s’en rende compte.
Impact de l’âge sur la quantité et la qualité des follicules pour tomber enceinte
L’âge joue sur deux aspects : la quantité et la qualité. La quantité, c’est le nombre de follicules disponibles, souvent estimé via les follicules antraux. La qualité, c’est la capacité de l’ovocyte à donner un embryon viable.
Avec les années, la réserve ovarienne diminue, et la proportion d’ovocytes avec des anomalies chromosomiques augmente. C’est une des raisons pour lesquelles une grossesse peut mettre plus de temps à arriver après 35 ans, même avec des cycles réguliers.
Mais il y a une nuance rassurante : l’âge ne fait pas “zéro ou tout”. J’ai vu des femmes de 40 ans obtenir une grossesse avec un seul ovocyte recueilli, et d’autres plus jeunes avoir besoin d’aide. Le corps n’est pas une machine uniforme.
Idée finale de cette partie : l’âge influence les probabilités, pas la valeur de ton corps ni ton histoire.
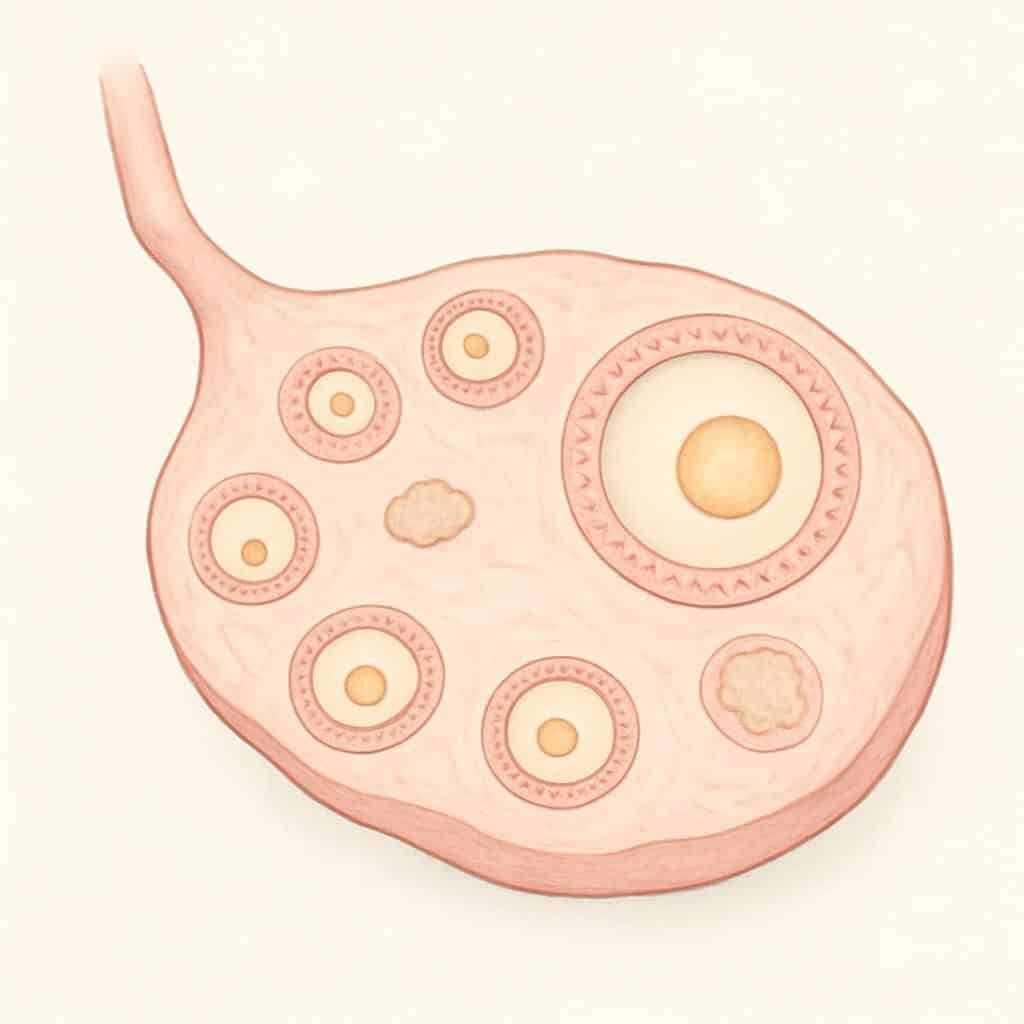
Le nombre de follicules nécessaires pour tomber enceinte : cycle menstruel et ovulation
La question “combien de follicules faut-il ?” revient tout le temps. Dans les faits, pour une grossesse naturelle, il faut surtout qu’au moins un follicule arrive à maturité, qu’il y ait une ovulation, et que la rencontre se fasse au bon moment.
Un nombre plus élevé de follicules peut augmenter les chances sur plusieurs cycles, car il y a plus d’opportunités. Mais au quotidien, le corps sélectionne souvent un seul “gagnant” par cycle.
Développement folliculaire pendant la phase folliculaire sous influence hormonale (FSH)
Au début du cycle menstruel, le cerveau envoie un signal hormonal : la FSH (hormone folliculo-stimulante). Elle réveille une petite cohorte de follicules. C’est la phase folliculaire.
Ces follicules grandissent, produisent de l’œstradiol, et préparent l’organisme. Certaines femmes le ressentent : glaire cervicale plus abondante, énergie un peu différente, sensation de “pic” au milieu du cycle. Oui, c’est fréquent, beaucoup de femmes vivent ça.
Si tu as un trouble comme le SOPK, beaucoup de follicules peuvent démarrer sans qu’un seul prenne clairement la tête. On voit alors souvent de nombreux follicules antraux à l’échographie, mais des ovulation irrégulières. Ce n’est pas contradictoire : quantité visible ne veut pas dire ovocyte libéré chaque mois.
À retenir : la FSH lance la course, mais la course ne se termine pas toujours par une ovulation.
Rôle du follicule dominant dans la maturation de l’ovocyte et la fécondation
Parmi les follicules en croissance, un devient souvent le follicule dominant. Il capte mieux la FSH, grandit plus vite, et amène l’ovocyte à maturité. C’est lui qui, en général, aboutit à l’ovulation.
Quand le follicule dominant est mûr, il libère l’ovocyte. Ensuite, la fenêtre est courte : la fécondation se joue en heures. C’est pour ça que, dans la vraie vie, la régularité des rapports autour de la période fertile est plus efficace que la pression “au jour près”.
Un exemple simple : une femme peut avoir peu de follicules antraux mais réussir à produire un follicule dominant compétent. Dans ce cas, une grossesse est tout à fait possible, même si la réserve ovarienne est basse.
Fin de repère : un seul follicule dominant peut ouvrir la porte d’une grossesse.
Évaluation médicale du nombre de follicules pour estimer la réserve ovarienne
Quand une grossesse tarde, ou quand on veut anticiper, on propose parfois une évaluation de la réserve ovarienne. L’objectif n’est pas de “juger”, mais d’orienter : faut-il attendre, stimuler, ou passer plus vite à une FIV ?
On combine généralement échographie et prise de sang. L’un sans l’autre peut donner une image incomplète.
Nombre normal de follicules antraux par ovaire et seuil critique en réserve basse
Les follicules antraux sont les petits follicules visibles à l’échographie en début de cycle. Chez une femme en âge de procréer, on peut en voir plusieurs par ovaire. Le chiffre varie selon l’âge, les cycles, et l’histoire personnelle.
On considère souvent que moins de 5 follicules antraux par ovaire suggère une réserve ovarienne basse. Ce n’est pas une condamnation. C’est un indicateur de “stock” plus limité, qui peut réduire les chances mensuelles, surtout si l’âge est avancé.
Dans l’autre sens, le SOPK s’accompagne fréquemment d’un grand nombre de follicules antraux, mais la difficulté peut venir de l’ovulation qui ne se déclenche pas régulièrement. Ce contraste est important, parce qu’il évite de se tromper de problème.
Échographie (début de cycle) | Lecture possible | Ce que ça ne dit pas |
|---|---|---|
Plusieurs follicules antraux par ovaire | Potentiel de réponse à stimulation, stock plus confortable | Ne garantit pas une ovulation efficace ni une grossesse |
Moins de 5 follicules antraux par ovaire | Réserve ovarienne basse possible, temps compté parfois | Ne mesure pas la qualité ovocytaire à elle seule |
Phrase-clé : le nombre oriente, mais ne prédit pas à lui seul ton histoire.
Examens clés : dosages hormonaux (FSH, AMH, œstradiol) et échographie endovaginale
La prise de sang se fait souvent en tout début de cycle. On dose la FSH, l’AMH (hormone anti-müllérienne) et l’œstradiol. Ces marqueurs aident à estimer la réserve ovarienne, surtout sur le plan quantitatif.
L’AMH est pratique car elle reflète en partie le “stock” associé aux follicules antraux. La FSH, elle, peut monter quand l’ovaire répond moins bien. L’œstradiol aide à interpréter la FSH, car un œstradiol trop élevé au début du cycle peut “masquer” une FSH élevée.
L’échographie endovaginale, faite avec une sonde fine, permet de compter les follicules antraux et de regarder l’utérus. Elle est courte. Et si c’est anxiogène, on peut demander à ralentir, respirer, et expliquer chaque étape.
Le fil conducteur ici : plusieurs examens se complètent pour éviter les raccourcis.
Limites des marqueurs quantitatifs et qualitatifs dans l’analyse de la fertilité
Ces tests parlent beaucoup de quantité. Ils ne savent pas, à eux seuls, dire si un ovocyte sera “bon”. On peut avoir une réserve ovarienne basse et obtenir une grossesse, ou avoir une AMH correcte et rencontrer des échecs répétés.
La qualité dépend notamment de l’âge, mais aussi d’éléments invisibles au bilan : facteurs masculins, état de l’endomètre, inflammation, parfois hasard biologique. C’est pour ça qu’un bilan s’interprète comme une photo de situation, pas comme une prophétie.
Quand les chiffres stressent, un geste simple aide : noter ses questions au calme, le soir avant de dormir, puis les poser en consultation. Mettre des mots, c’est reprendre la main.
Point final : les marqueurs aident à décider, ils ne définissent pas ta capacité à devenir mère.
Importance du suivi échographique associé à l’âge dans l’interprétation de la réserve ovarienne
Un seul contrôle peut être trompeur. Le comptage des follicules antraux varie un peu d’un cycle à l’autre, et selon l’opérateur. Un suivi, même court, sécurise l’interprétation de la réserve ovarienne.
L’âge reste un repère fort. À 28 ans, une réserve ovarienne “moyenne basse” n’a pas la même implication qu’à 40 ans. Dans la pratique, on adapte : parfois on tente quelques cycles, parfois on propose plus vite une FIV pour ne pas perdre de temps.
Je le dis souvent avec douceur : on ne court pas après un chiffre, on cherche une stratégie réaliste et respectueuse de ton rythme.
Le bon bilan est celui qui débouche sur un plan clair, pas sur de l’angoisse.
Après avoir compris comment on évalue la situation, la question suivante vient naturellement : quelles solutions existent quand la réserve ovarienne est basse, et quelles chances restent réalistes ?
Solutions et chances de grossesse malgré un faible nombre de follicules
Quand on annonce une réserve ovarienne basse, on peut se sentir pressée, ou triste, ou en colère. Toutes ces émotions sont normales. Et oui, même avec peu de follicules, une grossesse reste possible.
Options thérapeutiques : stimulation ovarienne, insémination intra-utérine et fécondation in vitro
La stimulation ovarienne utilise des médicaments (souvent des injections) pour aider un ou plusieurs follicules à mûrir. Elle peut soutenir l’ovulation si elle est capricieuse, ou augmenter les chances si le temps est compté.
L’insémination intra-utérine (IIU) consiste à déposer les spermatozoïdes directement dans l’utérus au moment le plus favorable, souvent après stimulation. Ce n’est pas douloureux dans la majorité des cas, plutôt impressionnant la première fois.
La FIV, elle, propose de stimuler les ovaires, de faire une ponction pour récupérer les ovocytes, puis de féconder en laboratoire. Ensuite, on transfère un embryon dans l’utérus. La FIV est souvent choisie quand la réserve ovarienne est basse, quand les trompes sont abîmées, ou quand il y a un facteur masculin important.
Stimulation : utile si l’ovulation est irrégulière ou si on veut “booster” un cycle, avec surveillance échographique.
IIU : intéressante si les trompes sont perméables et si la situation globale est favorable.
FIV : plus technique, plus encadrée, souvent proposée quand il faut optimiser chaque ovocyte.
À garder au chaud : on choisit l’option la plus proportionnée, pas la plus impressionnante.
Don d’ovocytes et préservation de la fertilité par vitrification : indications et contraintes
Quand la réserve ovarienne est très basse, ou quand la qualité ovocytaire est fortement impactée par l’âge, le don d’ovocytes peut être proposé. C’est une démarche intime, parfois chargée émotionnellement. Mais elle offre de très bonnes chances de grossesse dans de nombreux parcours.
La préservation de la fertilité par vitrification consiste à congeler des ovocytes (ou des embryons) pour plus tard. Elle est discutée avant certains traitements médicaux, ou quand on souhaite anticiper. La contrainte principale : il faut un délai, une stimulation, et accepter l’idée qu’on met des “chances de côté” sans garantie absolue.
Dans les deux cas, on parle de projets de vie. Et ça mérite un accompagnement humain, pas seulement un protocole.
Phrase repère : préserver ou recevoir un ovocyte, c’est protéger un désir de grossesse, pas “tricher” avec la nature.
Peut-on tomber enceinte après une ponction ovarienne ? Circonstances et chances réelles
Oui, une grossesse peut arriver après une ponction ovarienne. La ponction récupère des ovocytes dans les follicules. Mais selon les situations, il peut rester un follicule non ponctionné, ou un ovocyte non récupéré, et une ovulation peut survenir si un rapport a eu lieu autour de ce moment.
En FIV, on déclenche souvent la maturation finale avec une injection. La ponction a lieu avant l’ovulation spontanée. Malgré tout, il existe des cycles où une ovulation survient plus tôt, ou où un follicule échappe à la ponction. C’est rare, mais possible.
Le devenir des ovocytes ponctionnés dépend ensuite de plusieurs étapes : maturité, fécondation, division embryonnaire, puis accroche dans l’utérus. Même un seul ovocyte, isolé, peut suffire à une grossesse. C’est peu, mais ce n’est jamais “rien”.
Étape en FIV | Ce qui se passe | Pourquoi ça compte |
|---|---|---|
Stimulation + suivi | Plusieurs follicules grandissent, contrôle par échographies | Optimise la récolte malgré une réserve ovarienne limitée |
Ponction | Récupération des ovocytes dans les follicules | Un seul ovocyte peut, parfois, mener à une grossesse |
Fécondation + culture | Création et observation des embryons | Étape clé : tous les ovocytes ne fécondent pas |
Transfert | Dépôt d’un embryon dans l’utérus | Moment d’espoir, mais aussi d’attente |
Idée finale : après ponction, la logique change, mais la possibilité de grossesse n’est pas effacée.
Avis d’une sage-femme sur la primauté de la qualité des follicules pour concevoir
Dans les discussions autour de la réserve ovarienne, je vois souvent une chose : on se raccroche à un chiffre comme à une bouée. C’est compréhensible. Mais le chiffre ne dit pas tout.
La qualité d’un ovocyte, c’est un peu comme la qualité d’une graine. On peut avoir peu de graines, mais une graine robuste peut donner une belle plante. À l’inverse, beaucoup de graines fragiles ne garantissent pas une grossesse. Voilà pourquoi, même avec peu de follicules antraux, on garde de la place pour l’espoir raisonnable.
Si tu es dans un parcours de FIV ou si l’ovulation est irrégulière, ce qui aide au quotidien est souvent très simple : dormir quand tu peux, manger régulièrement, bouger un peu, et t’accorder des pauses. Le stress n’explique pas tout, mais il épuise. Et ton corps mérite de la douceur.
Avec une réserve ovarienne basse, est-ce que la grossesse naturelle est encore possible ?
Oui. Une réserve ovarienne basse signifie surtout moins d’ovocytes disponibles et parfois moins de cycles “opportunité”. Mais si une ovulation a lieu et que l’ovocyte est de bonne qualité, une grossesse peut arriver. L’âge et la régularité de l’ovulation aident à estimer le rythme à adopter (essai naturel, stimulation, ou orientation plus rapide vers une FIV).
Pourquoi compte-t-on les follicules antraux au début du cycle ?
Parce que les follicules antraux sont plus faciles à voir en début de cycle, avant qu’un follicule dominant ne prenne le dessus. Ce comptage aide à estimer la réserve ovarienne, surtout sur le plan quantitatif, et à anticiper la réponse à une stimulation ou à une FIV.
Une AMH basse veut-elle dire que je ne tomberai pas enceinte ?
Non. L’AMH informe surtout sur la quantité d’ovocytes potentiellement mobilisables, pas sur leur qualité. On peut avoir une AMH basse et obtenir une grossesse, parfois spontanément, parfois avec aide. Le bilan se lit toujours avec l’échographie des follicules antraux, l’âge, et l’histoire du couple.
Combien de tentatives de FIV faut-il en moyenne quand la réserve ovarienne est basse ?
Il n’y a pas de nombre universel. Avec une réserve ovarienne basse, on peut récupérer peu d’ovocytes par ponction, donc certaines femmes ont besoin de plusieurs cycles de FIV pour obtenir un embryon transférable. L’équipe adapte la stratégie : protocoles de stimulation, cumul d’ovocytes/embryons, ou discussion d’un don d’ovocytes selon l’âge et les résultats.
Le SOPK empêche-t-il forcément l’ovulation et la grossesse ?
Non. Avec un SOPK, on voit souvent beaucoup de follicules antraux, mais l’ovulation peut être irrégulière. Beaucoup de femmes obtiennent une grossesse, parfois avec des mesures simples (hygiène de vie, suivi) et parfois avec une stimulation ou une FIV selon le contexte. Un accompagnement personnalisé aide à choisir l’option la plus douce et efficace.
Ton corps change, c’est normal. Sois patiente avec toi-même. Et si quelque chose te semble inhabituel ou inquiétant, n’hésite pas à demander l’avis d’un professionnel — c’est pour ça qu’ils sont là.

